Segmentacion
La palabra ginecología literalmente significa ciencia de la mujer y se denomina así a la especialidad de la medicina dedicada al cuidado del sistema reproductor femenino. Para que ese cuidado pueda ser efectivo, las mujeres deben realizar consultas ginecológicas de manera periódica para así preservar la buena salud y prevenir los trastornos ginecológicos.

Oncologia Ginecologica
La Oncología Ginecológica estudia y trata las neoplasia o tumores (benignos o malignos) relacionados con los órganos del aparato genital femenino. En todos se cumplen los principios bá-sicos de diagnóstico precoz, o lo que es lo mismo: cuanto antes, mejor.

Mastologia
La mastología es un área de la ginecología dedicada al estudio de las alteraciones de la glándula mamaria. Comprende desde las alteraciones del desarrollo, pasando por los desórdenes hormonales que influyen directamente en la mama, así como toda la patología tumoral tanto benigna como maligna.
El cáncer de mama es la causa más frecuente de mortalidad por neoplasia de la mujer.

Ciertos factores de riesgo para el cáncer de mama son propios de la mujer tales como:
Los implantes mamarios, el uso de antitranspirantes y el uso de sostenes con varillas no aumentan el riesgo de cáncer de mama.
Tampoco existen datos que confirmen un vínculo directo entre incidencia del cáncer de mama y anticonceptivos hormonales.
El cáncer de mama precoz generalmente no causa síntomas,
razón por la cual los exámenes regulares de las mamas son importantes. A medida que el cáncer crece, los síntomas pueden incluir:

Tumores mamarios o tumoraciones en las axilas que son duras, tienen bordes irregulares y generalmente no duelen.
Cambio en el tamaño, forma o textura de las mamas o el pezón. Por ejemplo, se puede presentar enrojecimiento, agujeros o fruncimiento que luce como cáscara de naranja.
Secreción de líquido proveniente del pezón, que puede ser sanguinolento, de claro a amarillento o verdoso
Son cuatro los tipos de tratamiento estandar del cáncer de mama:
Dependerá del grado de desarrollo del tumor y del criterio del cirujano a intervenir.
Cirugía conservadora de la mama, operación para extirpar el cáncer, pero conservando la mama. También se les puede extirpar algunos de ganglios linfáticos de la axila para someterlos a biopsia y así completar la estadificación de la enfermedad.
Mastectomía total: cirugía para extirpar toda la mama que con el cáncer. Se extirpan también los ganglios axilares.
La radioterapia es un tratamiento para el cáncer en el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que crezcan.
Hay dos tipos de radioterapia: la radioterapia externa usa una máquina fuera del cuerpo que envía radiación al área donde se encuentra el cáncer. La radioterapia interna usa una sustancia radiactiva sellada en agujas, semillas, alambres o catéteres que se colocan directamente dentro del cáncer o cerca del mismo.
La forma en que se administra la radioterapia depende del tipo y el estadio del cáncer que está siendo tratado.
La quimioterapia es un tratamiento del cáncer en el que se usan medicamentos para interrumpir el crecimiento de las células cancerosas, ya sea mediante su destrucción o impidiendo su multiplicación.
Cuando la quimioterapia se administra por boca o se inyecta en una vena o músculo, los medicamentos ingresan a la corriente sanguínea y afectan a células cancerosas de todo el cuerpo (quimioterapia sistémica). La forma en que se administre la quimioterapia depende del tipo y el estadio del cáncer que se está tratando.
La terapia hormonal es un tratamiento del cáncer por el que se bloquea el efecto de los estrógenos sobre la mama los cuales, en algunas situaciones, estimulan su crecimiento. Son terapias prolongadas con distintas drogas, generalmente instituido como complemento de los otros tratamientos.
Endocrinologia Ginecologica
La Endocrinología Ginecológica es de atención clínica y se ocupa de los fenómenos fisiológicos y patológicos de la secreción de hormonas del organismo humano relacionados con la reproducción y de los aspectos preventivos, psíquicos y sociales que estos fenómenos alcanzan.
En esta área pueden ser estudiados y tratados:
Dependerá del grado de desarrollo del tumor y del criterio del cirujano a intervenir.
Cirugía conservadora de la mama, operación para extirpar el cáncer, pero conservando la mama. También se les puede extirpar algunos de ganglios linfáticos de la axila para someterlos a biopsia y así completar la estadificación de la enfermedad.
Mastectomía total: cirugía para extirpar toda la mama que con el cáncer. Se extirpan también los ganglios axilares.
La radioterapia es un tratamiento para el cáncer en el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que crezcan.
Hay dos tipos de radioterapia: la radioterapia externa usa una máquina fuera del cuerpo que envía radiación al área donde se encuentra el cáncer. La radioterapia interna usa una sustancia radiactiva sellada en agujas, semillas, alambres o catéteres que se colocan directamente dentro del cáncer o cerca del mismo.
La forma en que se administra la radioterapia depende del tipo y el estadio del cáncer que está siendo tratado.
La quimioterapia es un tratamiento del cáncer en el que se usan medicamentos para interrumpir el crecimiento de las células cancerosas, ya sea mediante su destrucción o impidiendo su multiplicación.
Cuando la quimioterapia se administra por boca o se inyecta en una vena o músculo, los medicamentos ingresan a la corriente sanguínea y afectan a células cancerosas de todo el cuerpo (quimioterapia sistémica). La forma en que se administre la quimioterapia depende del tipo y el estadio del cáncer que se está tratando.
La terapia hormonal es un tratamiento del cáncer por el que se bloquea el efecto de los estrógenos sobre la mama los cuales, en algunas situaciones, estimulan su crecimiento. Son terapias prolongadas con distintas drogas, generalmente instituido como complemento de los otros tratamientos.
Planificacion Familiar
Es un conjunto de prácticas a utilizar por cualquier potencial progenitor (tanto mujer como hombre) orientadas al control de la reproducción mediante el uso de métodos anticonceptivos en la práctica de relaciones sexuales.

Los considerados métodos anticonceptivos se agrupan según sea sus mecanismos de acción. Así se tiene:
Métodos naturales
Métodos de barrera
Dispositivo intrauterino
Métodos hormonales y químicos
Métodos quirúrgicos.
Medicina Reproductiva
La reproducción humana ha experimentado en los últimos años un extraordinario avance tanto en cuanto a su concepción teórica como a los métodos diagnósticos y terapéuticos que utiliza habitualmente. Por ello ha alcanzado el rango de una auténtica subespecialidad dentro de la Ginecología.
La Infertilidad
Es la imposibilidad de concebir un hijo naturalmente o de llevar un embarazo a término después de un año de vida sexual activa. Hay muchas razones por las que una pareja puede no ser capaz de concebir, o no poder hacerlo sin asistencia médica.
El Consejo Internacional de Difusión de Información sobre Infertilidad considera que una pareja es infértil si:
La infertilidad afecta aproximadamente al 15% de las parejas. Alrededor del 21% de los casos se deben a un factor masculino, el 33% se debe a un factor femenino, el 40% es de tipo mixto y el resto (6%) es por causas inexplicables.
En nuestro medio, el término infertlidad involucra dos conceptos diferentes:
Los tratamientos de esterilidad e infertilidad se dividen en procedimientos de baja complejidad y de alta complejidad.
Los de baja complejidad, el medico especialista los practica en el consultorio mientras que los de alta complejidad los especialistas de la Unidad Obstétrica y Gine-cológica los llevan a cabo en Crecer, Centro Especializado en Reproducción, de Mar del Plata.
Procedimientos de baja y alta complejidad
Las técnicas o procedimientos de baja complejidad se practican en el consultorio ginecológico. Se llevan a cabo con el propósito de aumentar las posibilidades de embarazo por ciclo menstrual.
Los procedimientos mas comunes a practicar son:
- Estimulación de la Ovulación con coito programado
Se utiliza en casos de trastornos de la ovulación, o esterilidad sin causa aparente, con factores masculinos y de migración espermática normales. En este tipo de inducción de ovulación se aplica la medicación de manera tal de estimular el crecimiento de solo 1 folículo ovárico, de manera tal que se produzca la ovulación de 1 solo óvulo. De esta forma se evita la generación de embarazos gemelares. El control de este estímulo ovulatorio se realiza mediante control ecográfico (monitoreo ovulatorio). Si bien es un tratamiento de baja complejidad, resulta fundamental que esta estimulación sea controlada por el equipo médico. Esto se realiza fundamentalmente a través del monitoreo de ovulación con ecografía, lo cual permite:
- · Conocer el momento en que se va a producir la ovulación
· Evitar el riesgo de embarazo múltiple
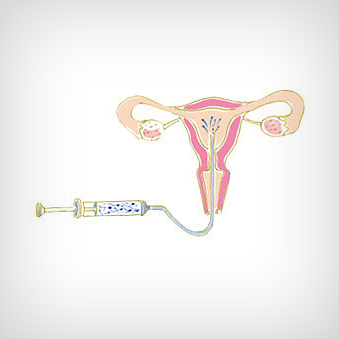
- Inseminación Intrauterina
La inseminación es un procedimiento de fertilización asistida de baja complejidad que consiste en el depósito de espermatozoides dentro del tracto genital femenino para facilitar las posibilidades de lograr embarazo.
Existen dos tipos de inseminaciones:
· Inseminación cervical: Consiste en el depósito de semen fresco (sin ninguna preparación en particular) en el cuello del útero con un dispositivo transitorio para evitar el derramamiento.
· Inseminación intrauterina: Consiste en el depósito de semen preparado (mediante alguna técnica que selecciona a aquellos espermatozoides más móviles) dentro de la cavidad uterina.
Las condiciones para poder realizar este procedimiento son:
· La presencia de al menos una trompa permeable.
· Un recuento espermático adecuado para esta técnica (al menos 1 millón de espermatozoides móviles por mililitro)
Son procedimientos simples y la molestia es mínima, por lo tanto no requiere de ningún tipo de anestesia. Luego de ello, la paciente debe permanecer acostada unos pocos minutos y luego puede retirarse y realizar una vida completamente normal. Las inseminaciones son procedimientos que difícilmente generen complicaciones como reacciones alérgicas o infecciones. La posibilidad de embarazo múltiple es mínima cuando se realizan los controles clínicos y ecográficos adecuados para evitar esta eventualidad.
Pueden realizarse tantas inseminaciones como sea necesario, según el criterio del médico tratante. En general se acepta que los mejores resultados se obtienen en los primeros ciclos de inseminación, por lo cual se suelen hacer entre 3 y 6 ciclos. Las tasas de embarazo acumulativas se encuentran entre el 35% y 40%.
En algunos casos especiales (esterilidad rebelde a tratamiento, algunas causas masculinas, trompas dañadas en forma irreversible, etc.) debera recurrirse a procedimientos denominados de alta complejidad. Son, aproximadamente, un 10 % de los casos de esterilidad
En la Fertilización In Vitro (FIV), la paciente es tratada con hormonas que producen una hiperestimulación controlada del ovario para que produzcan varios óvulos simultáneamente. Una vez que éstos han madurado, se extraen del ovario aspirándolos por medio de una aguja especial por vía transvaginal bajo anestesia local o general.
Este procedimiento se realiza bajo visión ecográfica y en un pabellón especial. Los óvulos así obtenidos se ponen en una incubadora especial junto a los espermatozoides para que se produzca la fecundación. Luego de 2-5 días después, se transfiere al útero el o los embriones.
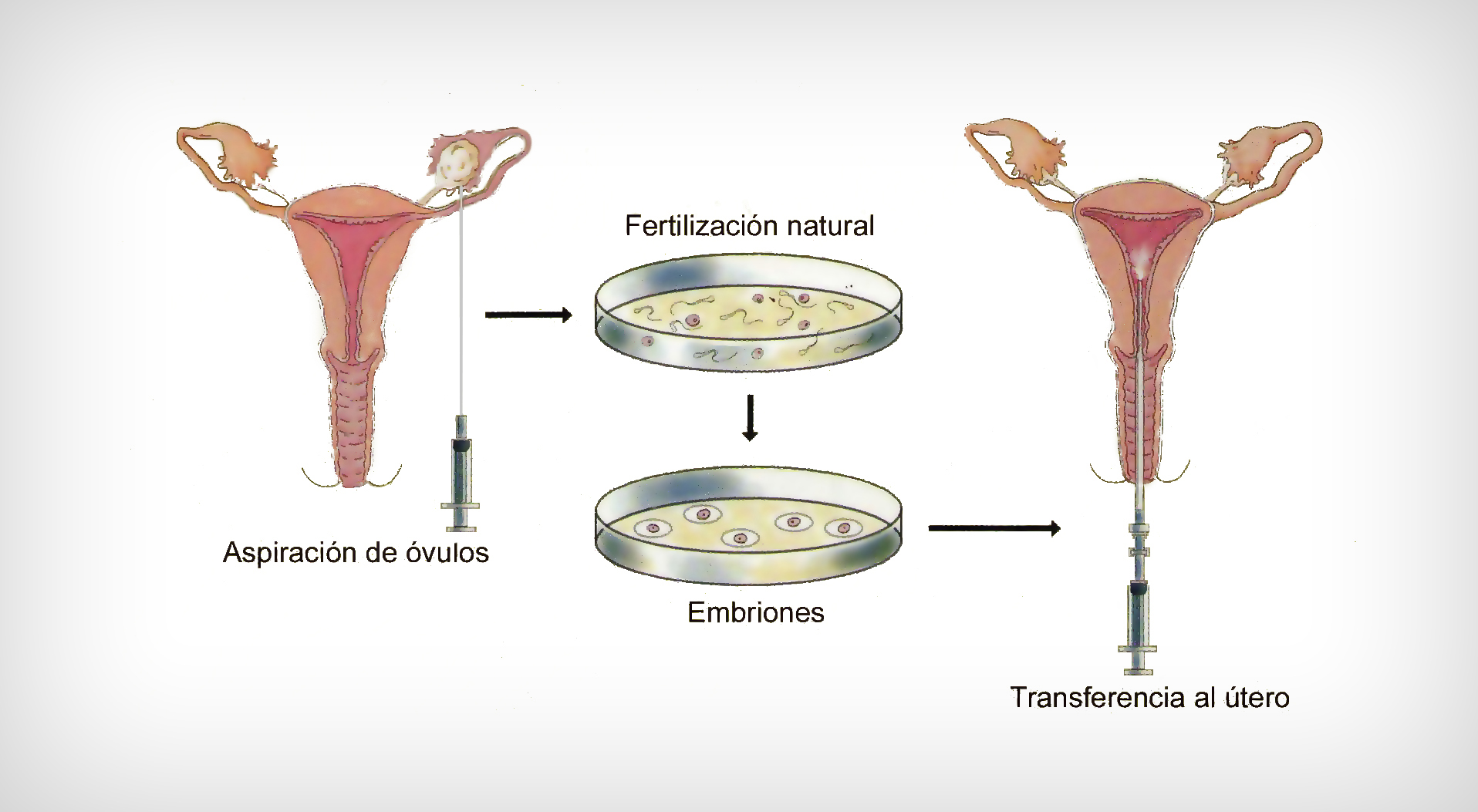
Cuando existe un factor masculino severo, la FIV se complementa con la técnica denominada ICSI que consiste en inyectar un espermatozoide a cada óvulo utilizando un microscopio especial.
ICSI (Inyección Intracitoplasmática de un espermatozoide)
Los primeros pasos del procedimiento de un ICSI no difieren de aquellos que se llevan a cabo en una fertilización in Vitro convencional. La diferencia fundamental se encuentra en la etapa de la fertilización. Luego de la obtención de ambas gametas, óvulos y espermatozoides, el tratamiento a realizarse en el laboratorio de embriología es diferente.
El ICSI difiere en la forma de presentar el óvulo con los espermatozoides en el laboratorio. En vez de incubar los espermatozoides con el óvulo, mediante la inyección intracitoplasmática de espermatozoides (ICSI) se introduce un solo espermatozoide dentro del citoplasma de cada óvulo maduro (MII) mediante la utilización de una aguja de cristal muy delgada- 6 a 8 veces más delgada que un cabello-(pipeta).
En ambos casos la fertilización posterior se va a producir naturalmente si es que están dadas todas las condiciones para que ello ocurra.
El ICSI se utiliza cuando la cantidad y/o la calidad de espermatozoides están alteradas, sin importar la magnitud de su alteración. También en aquellos casos en que hay pocos óvulos a disposición o cuando la calidad de los mismos es dudosa. Y otras veces puede recurrirse a esta técnica ante el fracaso de una FIV convencional. Siempre que haya alteraciones en el semen es importante descartar anomalías genéticas de los espermatozoides.
Climaterio
El climaterio es un periodo de transición de la vida de la mujer que dura algunos años, antes y después de la menopausia.

Es consecuencia del agotamiento de la función ovárica lo que conlleva a una disminución en la producción de estrógenos, propia del ovario. La menopausia es la fecha de la ultima menstruación, por ello es que en el climaterio se consideran las etapas premenopáusica y posmenopáusica.
La premenopausia es el comienzo de la disminución de la función del ovario hasta la última menstruación. La posmenopausia es el lapso entre la ultima menstruación hasta el final del climaterio, alrededor de los 56 años de edad.
La menopausia ocurre, término medio, entre los 49 y 52 años de edad.; se considera que una última menstruación fue la de la menopausia luego de 1 año de no volver a menstruar. El 15 % de las mujeres entran en la post menopausia sin síntomas previos mientras que un 70 % de ellas lo hacen en forma gradual con atrasos menstruales periódicos y con síntomas leves e intermitentes de lo que se considera como la distonía neurovegetativa de la posmenopáusica. La distonía neurovegetativa es la expresión sintomática con inestabilidad neuroemocional que parte del sistema nervioso que evidencia la caída de la producción de estrógenos por parte del ovario en agotamiento funcional. Estos signos y síntomas comienzan solapadamente en la premenopausia y se acentúan en la posmenopausia. Alrededor de un 30 % de las mujeres climatéricas no tiene síntomas y transcurre su climaterio sin problemas. Los síntomas consisten en sofocos y calores intermitentes, sudoración nocturna, decaimiento, cansancio, inestabilidad emocional.
Con el trascurrir de los meses o años, los mismos van desapareciendo y luego, mas adelante, puede que aparezca la sequedad vaginal, incontinencia urinaria, molestias para orinar, etc. Son los momentos en que se acentúan las posibilidades de padecer (o acentuar) hipertensión arterial, dislipemias, osteoporosis, diabetes, etc.
El tratamiento del climaterio, si fuere necesario, será sintomático, adecuado para cada paciente. En casos de una marcada distonía neurovegetativa en los primeros meses o años de la posmenopausia, el tratamiento hormonal con estrogenoterapia sustitutiva es el tratamiento adecuado e inocuo, hecho bajo supervisión médica.
El aumento de la expectativa de vida de la mujer actual, con una edad de menopausia que se mantiene estática, se considera que la mujer transcurre un tercio de su vida en posmenopausia.
Uroginecologia
La uroginecología es una disciplina médico-quirúrgica, subespecialidad de la ginecología y de la urología, que se ocupa del estudio, diagnóstico y tratamiento de aquellas patologías relacionadas simultáneamente con los aparatos urinarios y genital femenino.
Especialmente centrandoce en las disfunciones de de los músculos y fascias del llamado suelo pélvico de la mujer.

Las consultas más frecuentes se deben a alteraciones de "sostén" tales como los prolapsos de órganos pélvicos, alteraciones funcionales como los distintos tipos de incontinencia urinario o anal o cuadros crónicos de dolores pelvianos.
El objetivo del uroginecologo es ofrecer una vision integrada y multidisciplinar, englobando aspectos clasicamente abordados por la proctologia, ginecologia, urologia y fisioterapia.
El abordaje de estos problemas en forma seria e intensiva por especialistas ha llevado a desarrollar modernas técnicas de tratamientos quinésicos y quirúrgicos mínimamente invasivos que dan estupendas soluciones a las mujeres que lo requieren. Hoy una incontinencia urinaria al esfuerzo, limitante para muchas actividades, puede solucionarse con una mínima cirugía, inclusive ambulatoria y con anestesia local.
La malestar de padecer estas patologías y el desconocimiento de los progresos de la medicina en sus tratamientos lleva a muchas mujeres a limitar su vida social, laboral y sexual y afectar seriamente su estado de ánimo. Intensas campañas de publicidad y conocimiento masivo del problema, de su enorme prevalencia y de su fácil solución deben ser encaradas desde las uroginecologia para lograr una mejor calidad de vida en la mujer de más de 50 años.
Cirugia Endoscopica
El desarrollo de la endoscopia en Ginecología ha marcado uno de los progresos más importantes de la especialidad en las últimas dos décadas.

La endoscopia se define como la observación directa del interior de un órgano o cavidad mediante un sistema óptico o endoscopio (tubo con iluminación conectado a una cámara de vídeo y monitor de televisión), que se introduce a través de orificios naturales o a través de la pared abdominal. Así se obtiene una información más fiable que las aportadas por otras exploraciones externas como el examen físico, la ecografía o las técnicas radiológicas.
Su utilización asegura el máximo rendimiento y fiabilidad en la interpretación de las imágenes, minimizando, a su vez, el riesgo de complicaciones. Las técnicas endoscópicas permiten un correcto diagnóstico y tratamiento de las patologías ginecológicas, de una forma menos agresiva, aspecto de fundamental importancia en el tratamiento quirúrgico de los problemas reproductivos.
Solo se requiere hospitalizacion durante unas horas, permitiendo la vuelta al domicilio el mismo dia de la intervencion. Las molestias postoperatorias son menores que en la cirugia convencional, lo que permite no modificar sustancialmente la actividad laboral, social y habitual de la paciente, manteniendo la eficacia de la intervencion.
La cirugía endoscópica ocasiona una menor hemorragia y pérdida sanguínea, al mismo tiempo que se reduce la formación de adherencias. Además, los resultados estéticos son mucho mejores con las técnicas endoscópicas que con la cirugía abierta convencional.
Por todas estas razones, la cirugía endoscópica, si está indicada y es factible , es la técnica quirúrgica de elección.
La endoscopia ginecológica incluye la laparoscopia y la histeroscopia, tanto para procedimientos diagnósticos como quirúrgicos.




